Ревматоидный артрит в позвоночнике

Ревматоидный артрит позвоночника – это хроническое воспалительное заболевание, характеризующиеся поражением соединительной ткани позвоночника, которая представлена суставными поверхностями между позвонков, хрящевыми прослойками и связочным аппаратом суставов позвоночника.
Заболевание характеризуется также системным поражением организма, т. е кроме суставов позвоночника в патологический процесс вовлекаются кожа, мышцы, кровеносные сосуды, селезенка, легкие, сердце, почки, желудочно-кишечный тракт, глаза, нервная система.
Заболевание распространено на всей территории земного шара, во всех климатических зонах частота встречаемости данной патологии приблизительно одинаковая и составляет от 0,6 до 1,3%. Чаще болеют женщины по сравнению с мужчинами, это соотношение достигает 4:1. Возраст таких больных варьирует от 20 до 50 лет.
Прогноз заболевания складывается из ряда признаков.
Благоприятные признаки:
- мужской пол;
- первые признаки заболевания появляются после 40 лет;
- острое начало воспалительного процесса.
Неблагоприятные признаки:
- заболевание начинается постепенно;
- вовлечение в процесс всех отделов позвоночника;
- выявление в крови высоких цифр воспалительных изменений.
Даже при правильно подобранном и своевременно начатом лечении ревматоидного артрита позвоночника, при наличии неблагоприятных факторов наступает летальный исход.
Причины возникновения ревматоидного артрита позвоночника
Существует несколько теорий, согласно которым развивается данное заболевание:
- нарушение иммунитета человека, вследствие которого происходит дисбаланс защитной системы организма, и клетки, которые вырабатываются для борьбы с вирусами и бактериями начинают уничтожать соединительную ткань в организме здорового человека, этот процесс называется аутоиммунная агрессия;
- наследственная предрасположенность (передача заболевания от больных родителей к детям);
- инфекционные причины, вследствие воздействия ряда вирусов (например, вирус Эпштейна-Барра).
Классификация ревматоидного артрита позвоночника
В зависимости от количества пораженных суставов выделяют:
- моноартрит (поражение одного сустава в позвоночнике);
- олигоартрит (поражение двух суставов);
- полиартрит (поражение больше чем двух суставов).
По лабораторным характеристикам выделяют:
- серонегативный артрит (в крови не регистрируется ревматоидный фактор);
- серопозитивный артрит (в крови регистрируется ревматоидный фактор).
По течению заболевания выделяют:
- быстропрогрессирующее течение;
- медленно прогрессирующее течение.
По степени активности процесса выделяют:
- I – низкую степень;
- II – среднюю степень;
- III – высокую степень;
- Ремиссию.
Стадии по рентгенологическим данным:
- I – вокруг пораженного сустава формируется остеопороз (разрушение костной ткани);
- II – наличие остеопораза и сужение межсуставной щели;
- III – наличие остеопророза, сужения суставной щели и появление узур (эрозий и костных выростов в области пораженных суставов);
- IV – наличие остеопороза, сужение суставной щели, узур и анкилоза (сращение двух костей которые формируют сустав).
По функционированию суставов выделяют:
- O – функциональная способность больного сохранена;
- I – сохранена профессиональная способность;
- II – утрачена профессиональная способность;
- III – утрачена способность к самообслуживанию.
Симптомы ревматоидного артрита позвоночника
Заболевание начинается постепенно с общеклинических проявлений:
- повышение температуры тела;
- слабость;
- снижение аппетита;
- головная боль;
- головокружение;
- тошнота.
Затем постепенно начинают проявляться поражение суставов позвоночника:
- боли в пораженных отделах позвоночника (шейном, грудном, поясничном);
- нарушения двигательной функции (поворотов и наклонов головы, туловища), которое наступает после ночи рано утром, проявляется ощущением скованности в позвоночнике, которая постепенно проходит к обеду, а в тяжелых случаях заболевания, скованность может длиться до вечера;
- интенсивные головные боли, обморочные состояния при поражении в шейном отделе позвоночника;
- одышка, боли при вдохе и выдохе, онемение, покалывание пальцев рук при поражении в грудном отделе позвоночника;
- нарушение работы органов малого таза (стула, мочеиспускания), боли в ягодичной мышце и по задней поверхности бедра, онемение, покалывание пальцев ног при патологическом процессе в пояснично-крестцовом отделе позвоночника.
Поражение органов вне суставов позвоночника:
- Кожа – сухость, утончение кожных покровов, снижение температуры, посинение кистей и стоп. На коже появляются ревматоидные узелки – не болезненные, круглые, плотные образования розовато-желтоватого цвета от 2 мм до 2 см в диаметре.
- Мышцы – боли, а затем со временем атрофия мышц.
- Поражение кровеносных сосудов – сосудистые звездочки на коже, сыпь, кровоизлияния на теле, носовые, маточные кровотечения.
- Селезенка – увеличение размера, болезненность в левом подреберье.
- Анемия – снижение эритроцитов и гемоглобина в крови.
- Поражение легких – боли в грудной клетке, одышка, скопление жидкости в плевральной полости.
- Поражение сердца – боли в области сердца, нарушение ритма сердца.
- Поражение почек – боли в области поясницы, отеки нижних конечностей и лица.
- Поражение желудочно-кишечного тракта – тошнота, рвота, вздутие, боли в животе, желудочные кровотечения.
- Поражение глаз – усиление сосудистого рисунка глаза, кровоизлияния, снижение зрения.
- Поражение нервной системы – чувство жжения, ползанья мурашек, боли по телу. Повышение потоотделения, снижение или повышение температуры тела. Судороги, потеря сознания.
Выявление степени активности ревматоидного артрита позвоночника
| ПризнакиАктивность | 1 | 2 | 3 | |
|---|---|---|---|---|
| Интенсивность боли (определяется по условной шкале от 0 до 10, где 10 самая интенсивная боль) | 1 – 3 | 4 – 6 | 7 – 10 | |
| Продолжительность утренней скованности в минутах | 15 – 30 | 30 – 60 | До 12 часов | В течении дня |
| Число болезненных суставов | До 3 | 4 — 6 | Более 6 | |
| Число внесуставных органов, которые вовлечены в процесс поражения | 1 – 3 | Более 3х | ||
| Количество гемоглобина в крови, г/л | Более 130, при норме 120 – 150 | 129 – 120 | 119 – 110 | Менее 109 |
| Скорость оседания эритроцитов (СОЭ), мм/ч | Менее 10, при норме 1 – 10 | 11 – 20 | 21 – 40 | Более 40 |
| С-реактивный белок | Менее 1,0, при норме – 0 | 1,1 – 1,5 | 1,6 – 2,0 | Более 2х |
Диагностика ревматоидного артрита позвоночника
- Общий анализ крови.
- Общий анализ мочи.
- Глюкоза крови.
- Биохимические исследования (общий и прямой билирубин, общий белок, и его фракци, уровень трансаминаз – АЛТ, АСТ, щелочная фосфатаза, тимоловая проба, мочевина, креатинин).
- Исследование белковых фракций (протеинограмма).
- Ревматологические пробы (ревматоидный фактор, С-реактивный белок, фибриноген).
- Исследование сыворотки крови (иммуноглобулины А, М, G).
- Инструментальные исследования:
- рентгенография позвоночника;
- КТ (компьютерная томография) позвоночника;
- МРТ (магнитно-резонансная томография) позвоночника;
- УЗИ (ультразвуковое исследование) позвоночника.
- Осмотр специалистов:
- терапевта;
- невропатолога;
- травматолога;
- ревматолога.
Лечение ревматоидного артрита позвоночника
Нестероидные противовоспалительные препараты:
- диклофенак (диклоберл, диклак) по 3,0 мл внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней;
- мелоксикам (мовалис, ревмоксикам) по 1,5 мл внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней;
- лорноксикам (ксефокам) 16 мг внутримышечно 1 раз в сутки – утром, в течении 7 — 10 дней.
Инъекционные препараты сочетают с приемом таблетированных форм:
- ибупрофен (имет, ибуфен) 200 мг 1 таблетка вечером;
- нимесулид (нимид, найз) 200 мг 1 таблетка или пакетик вечером;
- диклофенак (диклоберл, диклак) 75 мг 1 капсула вечером.
Гормональные препараты:
- преднизолон 30 – 40 мг/ в сутки;
- целестон по 2 – 4 мг в сутки;
- метипред 1000 мг на 150 мл изотонического раствора натрия хлорида внутривенно капельно 3 дня подряд.
Препараты хинолинового ряда:
- делагил в ампулах по 5 мл 5% раствора, в таблетках по 0,25г. Препарат вводят внутримышечно или в виде таблеток 2 раза в сутки в течении 14 дней. Затем по 1 таблетке назначают на длительное время.
- плаквенил таблетки по 0,2 г 1 таблетка 2 раза в сутки 10 – 14 дней с переходом на однократный прием в течении длительного времени.
Препараты золота:
- кризалон 2,0 мл 5% суспензии, в 1 мл препарата содержится 17 мг золота. Вводится внутримышечно по 8,5мл 1 раз в неделю, а затем по 1 – 2мл 1 раз в 2 – 4 недели. Курс лечения 5 – 10 лет.
- тауредон – ампулы по 0,5, 10, 20, 50 мг. Препарат вводят внутримышечно 2 раза в неделю, начальная доза 10мг, через каждый месяц дозу поднимают на 10 мг. При наличии положительного эффекта дозу начинают снижать и затем полностью прекращают прием препарата.
Цитостатические иммунодепрессанты:
- метотрексат в дозе 7,5 мг 1 раз в неделю;
- азатиопри, имуран в дозе 150 мг в сутки до получения положительного лечебного эффекта, затем дозу снижают до 50 мг в сутки.
Сульфаниламидные препараты (сульфасалазин, салазодин) по 1,0 г в сутки.
Местное лечение
- Внутрисуставное введение препаратов:
- дипроспан по 0,5 мл 3 – 4 введения;
- гидрокартизон по 5 мг 4 – 5 введений.
- Апликации на область пораженного позвоночника с анальгином, гепарином, эуфилином ежедневно по 25 – 30 минут. Курс процедур 8 – 10 дней;
- Ультрафиолетовое облучение пораженных позвонков;
- Магнитотерапия;
- Наложение парафина.
Осложнения ревматоидного артрита позвоночника
- косметические дефекты на коже;
- полная утрата двигательной функции позвоночника;
- сердечно-сосудистая недостаточность;
- легочная недостаточность;
- почечная недостаточность;
- полная потеря зрения.
Профилактика ревматоидного артрита позвоночника
На данном этапе изучения данного заболевания меры профилактики не разработаны.
Источник
 Следите за собой, при проявлении симптомов незамедлительно поспешите к специалисту
Следите за собой, при проявлении симптомов незамедлительно поспешите к специалисту
Ревматоидный артрит является наиболее изнурительным типом заболеваний позвоночного столба. Он затрагивает более 1,5 миллиона взрослых. Пик развития дегенеративной патологии приходится на возраст 30–60 лет. Женщины страдают в 3 раза чаще от проявлений заболевания, нежели мужчины. Ревматоидный артрит позвоночника обычно поражает суставы в области шеи, поясницы, реже сочленения в грудном отделе и крестцовом.
Причины дегенеративной патологии
Точная причина ревматоидного артрита пока неизвестна, но ученые определили факторы, способствующие развитию заболевания. Они считают, что сочетание факторов связано с инициированием начала ревматоидного артрита. К ним относят:
- дисфункцию иммунной системы;
- ревматоидный фактор;
- возраст;
- пол;
- наследственность;
- бактериальную или вирусную инфекцию;
- окружающую среду;
- ожирение.
Иммунная система, как правило, защищает организм от антигенов, которые включают различные типы бактерий, вирусов и токсинов. При столкновении она вызывает воспалительную реакцию на вещества, чужеродные для организма. Такой ответ — это один из способов, с помощью которого организм борется, чтобы избавиться от вредоносных микроорганизмов. Однако при ревматоидном артрите иммунная система по неизвестным причинам считает нормальные клетки и ткани антигенами, атакуя их, вызывая развитие аутоиммунного заболевания.
Ревматоидный фактор (РФ) — это иммуноглобулиновые антитела IgM, иначе говоря, белки, которые вырабатывает иммунная система. Около 80% пациентов с РА имеют более высокий уровень РФ. Немалую роль в развитии РА играет возраст. Аутоиммунная патология способна развиться даже у детей, но пик приходится на 30–60 лет. У женщин заболевание чаще диагностируется. В развитие недуга могут быть вовлечены изменения на гормональном фоне. При беременности наступает ремиссия. Исследования показывают, что вещества, выделяемые в кровь железами внутренней секреции, присутствующие в период вынашивания плода, влияют на симптомы РА, в частности, молекулы иммунной системы, интерлейкин-12 и фактор некроза опухоли-альфа подвержены гормональным изменениям.
По мнению исследователей, ревматоидный артрит не является наследственным, но некоторые генетические маркеры — лейкоцитарные антигены или HLAS, играют определенную роль в развитии болезни. Люди с этими маркерами имеют в 5 раз больше риск развития РА. Как и в случае с ревматоидным фактором, наличие генетических маркеров не означает, что у человека будет развиваться РА.
Клиническая картина заболевания
Ревматоидный артрит обычно поражает суставы шейного и поясничного отдела, несколько реже заболевание проявляется в грудном и крестцовом отделе. Проявляться заболевание начинает постепенно.
Таблица. Симптомы ревматизма.
| Отделы | В каких суставах локализуется? | Признаки заболевания |
| Шейный | C1–C7, чаще поражает атлант и С1–С2. | Патологический процесс в шейном отделе начинается с затылочной области. Проявляется головокружением, болью в шее, 30 минутной скованностью, покалыванием и чувством онемения на задней поверхности. В шее начинает колоть, отдает в нижнюю область головы и плечи. При ревматоидном артрите шейного отдела позвоночника сужается просвет позвоночного канала вследствие смещения дужки позвонка. Со временем развивается мышечная слабость, хруст, слабость и судороги в верхних конечностях. Кожа становится припухлой, покрасневшей в зоне поражения. С течением времени шея становится неподвижной, появляются остеофиты. |
| Грудной | D1–D12 | Боли по типу межреберной невралгии, нарушается походка, появляется сутулость и проблемы с мочеиспусканием. Пациенту тяжело дышать. Болевой синдром переходит на мышцы и суставы рук. С прогрессированием заболевания появляется дискомфорт в груди, нарушается работа сердца. |
| Пояснично-крестцовый | L1–L5 (поясничный), L5–S1 | РА этого отдела позвоночника протекает практически бессимптомно. Болезненность появляется при переходе дегенеративного процесса на крестцово-подвздошное сочленение. Она усиливается при ходьбе, наклонах и повышенной нагрузке. К признакам артрита пояснично-крестцового отдела относят: ● утончение костей; ● сужение суставной межпозвоночной щели; ● участки эрозии; ● защемление нервных корешков; ● парестезии; ● жжение; ● колющие боли; ● слабость в ногах или даже частичный паралич (парапарез); ● усталость и нехватка энергии; ● лихорадка; ● бессонница. При локализации ревматоидного артрита в пояснично-крестцовом отделе появляются гриппоподобные признаки. |
Ревматоидный артрит развивается постепенно. Это можно отследить по количеству гемоглобина в крови, скорости оседания эритроцитов, С-реактивного белка.
Диагностика
Чтобы диагностировать ревматоидный артрит, врач проведет несколько экзаменов и тестов. Ревматические заболевания выявляют путем физического осмотра и применения инструментальных методов обследования. На физическом осмотре врач будет оценивать вас тщательно, исследовать позвоночник, уделяя особое внимание болезненным участкам. Доктор попросит пациента сделать несколько упражнений для оценки подвижности больной части.
Цель неврологического теста — оценить боль и симптомы, связанные с нервной системой. У пациентов с ревматоидным артритом обнаруживают:
- нарушение моторной и сенсорной функции;
- боль;
- онемение;
- парестезии;
- мышечные спазмы;
- проблемы с кишечником и мочеполовой системой.
Обязательно проводят лабораторные анализы. Проверяют наличие воспалительного процесса в организме, уровень ревматоидного фактора в крови. Обязательно проводят анализ синовиальной жидкости.
Инструментальная диагностика ревматоидного артрита:
- Рентген. Снимки дают доктору понять насколько сильно прогрессирует заболевание. Однако, рентгеновские лучи не очень эффективны, если необходимо осмотреть диски и нервные окончания.
- МРТ. Магнитно-резонансная томография используется для создания подробных изображений или фрагментов позвоночного столба. МРТ выявляет структуру мягких тканей, таких как спинной мозг, диски и нервы.
- Миелограмма. Диагностическую процедуру назначают, если подозревается сжатие спинного мозга. Специальный контрастный краситель вводится в дуральный мешок позвоночника (защитная мембрана). После инъекции он смешивается со спинномозговой жидкостью и циркулирует через весь позвоночный столб. Затем проводится серия КТ-сканирований или МРТ, которые предоставляет доктору подробные изображения нервных структур.
- Сканирование позвоночника. Врач может заказать эту процедуру по разным причинам, например, узнать больше о переломе или опухоли. Первым шагом является внутривенная инъекция радиоактивного химического вещества, называемого индикатором. Через некоторое время специальная камера снимает позвоночник, чтобы точно определить изменения.
Только после получения всех результатов анализа доктор может поставить окончательный диагноз и подобрать соответствующее лечение.
Лечение заболевания
Ревматоидный артрит следует лечить комплексно. Цель терапии — ингибирование воспалительного процесса, облегчение боли и поддержание функций позвоночника. Таких целей можно достичь только при начале раннем лекарственном лечении. В целом, терапия основана на нескольких столпах:
- препараты;
- инъекции;
- физиотерапия;
- питание.
В первую очередь используются нестероидные противовоспалительные препараты («Диклофенак», «Ибупрофен», «Лорноксикам», «Мовалис»), глюкокортикоиды и модифицирующие болезнь вещества. В зависимости от природы и тяжести боли используют такие медикаменты, как «Парацетамол», «Новаминсульфон» или опиоиды (если заболевание на последней стадии и обычные НПВС, а также анальгетики не помогают).
При поражении позвонка ревматоидным артритов пациентам назначают витамины группы В, охлаждающие обезболивающие мази и гели, разогревающие средства. При таком заболевании следует использовать воротники, шины или корсеты. Ортопедические приспособления стабилизируют позвоночный столб, облегчают подвижность в период обострения. Заниматься лечебной физкультурой можно только во время ремиссии, обсудив это с лечащим доктором. Первые сеансы проводят под руководством опытного инструктора, потом разрешается их проведение в домашних условиях.
Если вы нашли ошибку, пожалуйста, выделите фрагмент текста и нажмите Ctrl+Enter.
Поделиться статьей:
Источник
Полная неподвижность (анкилоз) и окостенение всего связочного аппарата развиваются при артрите позвоночника, симптомы воспалительного процесса отмечаются даже в состоянии покоя. У пациента поражаются реберно-позвоночные суставы. Заболевание распространяется на грудной и поясничный отделы. Уменьшается жизненный потенциал человека, прогрессирует старение всего организма.

При ревматоидном артрите шейного отдела позвоночника развивается хроническое воспаление.
Шейный спондилез
Патологический процесс начинается в затылочной области, появляются боли, отдающие в глаза и уши. Симптомы патологического процесса:

- головокружение;
- ощущение дискомфорта в руках и плечах;
- появление покалывания и чувства онемения на задней поверхности шеи.
Со временем развивается атрофия мышц.
Если процесс распространяется на грудной отдел позвоночника, возникают боли по типу межреберной невралгии, нарушение походки, появляются проблемы с мочеиспусканием.
Нередко развивается спастическое сокращение мышц на руках. Поражение шейного отдела позвоночника сопровождается болью, усиливающейся при физической нагрузке.
На начальной стадии воспалительного процесса неприятные ощущения появляются периодически и быстро проходят. Ревматоидный артрит позвоночника характеризуется постепенным нарастанием болевых нарушений, не исчезающих после отдыха, часто усиливающихся в ночное время.

Наличие сопутствующей патологии ухудшает состояние человека. Чем больше появляется изменений в шейном отделе позвоночника, которые затрагивают нервы и сосуды, тем сильнее степень заболевания. Особенно страдает затылочный нерв, который поражается при воспалении шейных позвонков.
С течением времени пациент становится неподвижен.
Пояснично-крестцовый артрит
Заболевание прогрессирует в пожилом возрасте, сопровождается разрушением хрящевой ткани, образованием наростов. При ревматоидном артрите появляется дискомфорт, усиливается воспалительный процесс, нарушается статическая функция поясничного отдела позвоночника.
 Локальные неприятные ощущения возникают в спине и буквально парализуют все тело. Пациент отмечает появление чувства скованности, которое носит постоянный характер. Боль распространяется на мышцы, расположенные в верхней части спины. Она носит колющий или тянущий характер, усиливается после физической нагрузки.
Локальные неприятные ощущения возникают в спине и буквально парализуют все тело. Пациент отмечает появление чувства скованности, которое носит постоянный характер. Боль распространяется на мышцы, расположенные в верхней части спины. Она носит колющий или тянущий характер, усиливается после физической нагрузки.
При поражении поясничного отдела позвоночника пациент испытывает неприятные ощущения в верхней трети бедра, напряжение мышц, ослабление кожной чувствительности. Человек становится раздражительным, вялым, жалуется на бессонницу и усталость.
Дискомфорт усиливается при кашле, чихании, движении. Пациент принимает вынужденную позу. Наблюдают напряжение мышц поясницы. Приступ нестерпимой боли связан с разрушением фиброзного кольца, окружающего позвонок.
Анкилозирующий спондилоартрит
Основной симптом — корешковые боли, вызванные чрезмерной нагрузкой, гиподинамией или лишним весом. Неприятные ощущения носят постоянный характер, обостряются в ночные часы и уменьшаются в покое. Нередко развивается воспаление радужной оболочки глаза — ирит.
У пациента появляются тазовые и сенсорные расстройства, нарушается чувствительность нервов. Несколько позднее возникают множественные параличи, осложняющие течение заболевания. По мере развития патологического процесса и разрушения позвонков локальные боли сменяются корешковым синдромом, протекающим с поражением нерва. Пациент ощущает нарастающую слабость в ногах. Наблюдается пониженная кожная чувствительность в области наружного края стопы, на подошве, пятке.
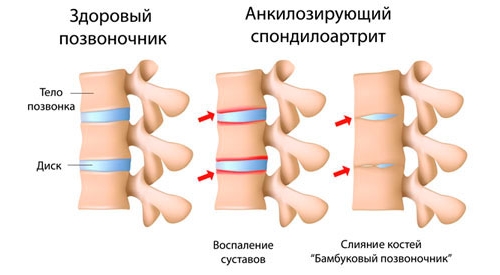
Человек жалуется на бессонницу, плохое состояние в дневные часы, снижение работоспособности, головную боль, потливость. Дискомфорт в позвоночнике сопровождается нарушением половой деятельности. На поздних стадиях спондилоартрита наступает паралич нижних конечностей, утрата чувствительности в мышцах промежности. У пациента появляются пролежни.
Унковертебральное воспаление
Ревматический процесс осложняется дистрофическим поражением шейных позвонков. Первые атаки артроза — боль в шее, напряжение мышц, вынужденное положение головы. Неприятные ощущения усиливаются от чихания и кашля, сопровождаются хрустом.
Пациент испытывает боль в области лопатки и на задней поверхности предплечья. Человек жалуется на головокружение, слабость, повышенную тревожность. В случае развития синдрома позвоночной артерии наблюдаются симптомы нарушения мозгового кровообращения.
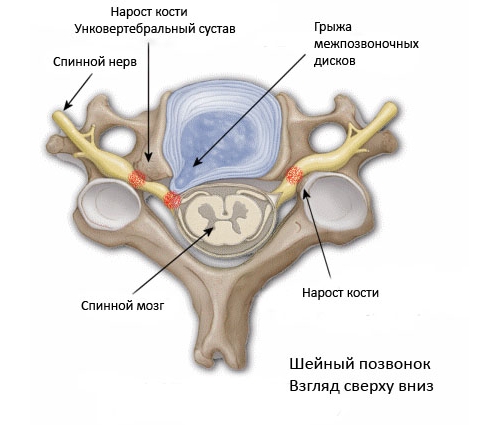
Пациент находится в состоянии возбуждения, жалуется на боль в глазу, шум в голове, мелькание «мушек» перед глазами. Артериальное давление повышается, ухудшается слух. Прогрессирование артроза сопровождается появлением подвывихов унковертебральных суставов. Выраженный болевой синдром возникает при поворотах головы в сторону и сгибании шеи. Иногда появляются неприятные спонтанные ощущения, повышается тонус мышц.
В развернутой стадии развивается патология зрительных нервов.
Неврологические нарушения при артрите
В зависимости от локализации патологического процесса поражаются церебральные или периферические кровеносные сосуды. В конечной стадии болезни у пациента наблюдается полная деградация нервной ткани.
 Клиническая картина представлена дефектами чувствительности, нарушениями вегетативной иннервации, снижением сухожильных рефлексов. У больного ослабевают клеточные иммунные механизмы. Полностью изменяются двигательные функции при тяжелых формах артрита, т. к. происходит полное разрушение аксона.
Клиническая картина представлена дефектами чувствительности, нарушениями вегетативной иннервации, снижением сухожильных рефлексов. У больного ослабевают клеточные иммунные механизмы. Полностью изменяются двигательные функции при тяжелых формах артрита, т. к. происходит полное разрушение аксона.
Нередко у молодых пациентов появляются вялые параличи нижних конечностей. Часто поражаются лицевые нервы, снижаются, а затем полностью исчезают сухожильные рефлексы. При хронических невропатиях больной жалуется на атрофию мускулатуры, появление чувствительных расстройств.
На фоне длительной деформации позвоночника возникает нарушение поверхностных видов чувствительности на ноге, появляются тазовые расстройства.
Терапия ревматического поражения шейного отдела
Лечение обострения боли проводят в несколько этапов. Пациенту надежно фиксируют позвоночник, представляют постель с жестким матрацем. Назначают проведение тепловых процедур, внутримышечных инъекции анальгетиков. При появлении жгучей боли вводят следующие препараты:

- Анальгин;
- Реопирин;
- Вольтарен.
Рекомендуется использовать лекарственные средства:
- перцовый пластырь;
- Капсикам;
- Финалгон.
Пациенту назначают инъекции витаминов группы В.
В случае прогрессирования болезни проводят обмен плазмы в течение 2 недель. Принимают иммуносупрессоры:
-
 Азатиоприн,
Азатиоприн, - Метилпреднизолон.
Одновременно проводят лечение с использованием диуретиков, препаратов калия и кальция. В случае снижения клеточного иммунитета используют иммуномодуляторы:
- Т-активин;
- Тималин.
На всех этапах терапии успешно применяют препараты, снижающие мышечный тонус:
- Седуксен;
- Баклофен.
Лечение должно быть интенсивным в периоды обострения и ремиссии болезни. Пациенту назначают антигистаминные средства и антидепрессанты. При тазовых расстройствах помогают массаж, лечебная гимнастика.
Консервативная терапия болезни Бехтерева
Лечение анкилозирующего спондилоартрита длительное. Врач назначает нестероидные противовоспалительные препараты:
- Вобэнзим;
- Найз;
- Ортофен;
- Индометацин;
- Напроксен;
- Ибупрофен.

Традиционными лекарствами для лечения при поражении внутренних органов являются кортикостероиды. Их вводят в полость суставной сумки. Неэффективны для терапии препараты золота, иммунодепрессанты. Лечить заболевание можно с помощью физиотерапевтических процедур и массажа.
Особое внимание уделяют разработке подвижности суставов. Больному рекомендуют занятия восстановительной физкультурой. Упражнения выполняют 2 раза в сутки в течение 30 минут. Улучшение наступает через 2-3 недели лечения. Однако стойкий эффект может быть достигнут лишь в случае их регулярного выполнения (в течение 8–12 месяцев).
Лечение на начальной стадии болезни для предупреждения искривления позвоночника включает ходьбу на лыжах и плавание. Пациенту противопоказан бег, прыжки, пребывание в холодном и сыром помещении. Во время обострения патологического процесса упражнения выполняют лежа на животе или стоя на четвереньках.
Народная медицина на страже здоровья
 Остановить воспалительный процесс помогает мазь на травах. В ее состав входят следующие растения:
Остановить воспалительный процесс помогает мазь на травах. В ее состав входят следующие растения:
- толченые, просеянные через сито корни валерианы;
- корневище аира болотного;
- трава тысячелистника обыкновенного;
- листья мяты перечной;
- березовый гриб (чага);
- молотое зерно кукурузы.
Измельченное сырье смешивают с нерафинированным растительным маслом и выдерживают в темном месте 2 месяца. Лечебную вытяжку используют для наружного применения.
Обезболивающими свойствами обладают следующие средства:

- настойка березовых почек, предназначенная для растираний и компрессов;
- мазь из травы зверобоя продырявленного.
При болезни Бехтерева лечение проводят с помощью шишек хмеля обыкновенного. Их смешивают с плодами шиповника, цветками календулы лекарственной, травой чистотела, предварительно измельченными в кофемолке. Сбор готовят в закрытой посуде и настаивают в термосе всю ночь. Принимают курсами до наступления улучшения.
Болевую атаку помогает остановить сок из корней сельдерея пахучего. Необходимо ежедневно выпивать стакан напитка. Ломоту и отечность снимает настойка из измельченных корневищ сабельника и лапчатки прямостоячей (калгана). Курс лечения продолжается 1 месяц.
Предотвращают развитие разрушительных процессов в организме растения, обладающие противовоспалительным, болеутоляющим действием. В состав сбора включают листья крапивы двудомной, семена льна, кукурузные рыльца. Главное условие — лечение должно быть длительным.
Нельзя прерывать прием медикаментов, т.к. только комплексное воздействие на ревматический процесс позволяет достигнуть хороших результатов.
Во время терапии следует избегать стрессовых ситуаций. Необходимо следить за питанием пациента, чтобы организм не испытывал недостатка в витаминах C и PP. В рацион включают апельсины, шиповник, черную смородину. Полезно употреблять в пищу гречневую крупу, коровье молоко, свежую рыбу, мясо кролика.
При болезни Бехтерева необходимо ограничить углеводы и тугоплавкие жиры. Рекомендуются рыбий жир, мед, чеснок.
Природа помогает исцелению, если верить в силу растений и лекарственных препаратов и добиваться успеха.
Источник
